C’è da dire che la sofferenza che porta con sé la psoriasi viene sottovalutata dagli altri. Secondo gli scienziati, la psoriasi nel suo impatto negativo sulla qualità della vita non è inferiore all'insufficienza cardiaca cronica e alle malattie polmonari croniche.
Questa malattia non uccide direttamente, ma rovina gravemente la vita delle persone.
Parliamo di psoriasi.
Si tratta di un processo infiammatorio cronico della pelle, che la medicina moderna classifica come autoimmune, cioèassociati ad allergie ai propri tessuti.
La psoriasi è una delle malattie della pelle più comuni e colpisce l’1-2% della popolazione nei paesi sviluppati.
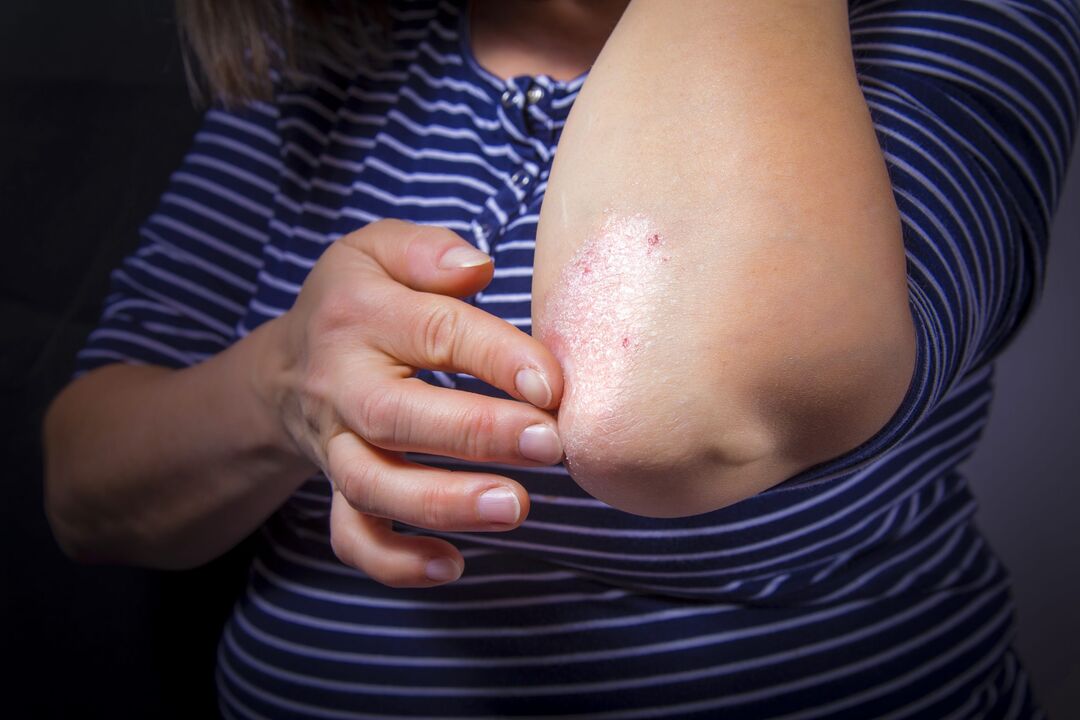
La psoriasi è una malattia della pelle che provoca chiazze rosse e squamose ricoperte da scaglie argentate che provocano prurito. La psoriasi compare solitamente tra i 20 e i 30 anni ed è spesso ereditaria.
Questa patologia non è una malattia infettiva. Oltre alla sofferenza fisica, anche la psoriasi lieve può causare seri problemi psicologici: bassa autostima, vergogna e isolamento sociale. È impossibile morire di psoriasi, ma l'impatto di questa malattia sulla vita di una persona è molto grave.
Cause della psoriasi
Le cause della psoriasi non sono state completamente identificate. Il meccanismo della malattia è associato a una violazione della divisione delle cellule della pelle, che a sua volta provoca una reazione del sistema immunitario. Tale reazione è una di quelle autoimmuni, poiché si verifica in risposta a un malfunzionamento nel corpo stesso e non alla penetrazione di una minaccia dall'esterno.
La psoriasi è contagiosa?
La psoriasi non è contagiosa e avere paura di stringere la mano a una persona che soffre di questa malattia è stupido e crudele.
Come già accennato, la psoriasi non è una malattia infettiva e numerosi studi indicano che è di origine autoimmune. Nella psoriasi si ritiene che le cellule T immunitarie, che dovrebbero attaccare gli organismi estranei, attacchino tragicamente erroneamente le cellule sane della pelle. Ciò porta ad un ispessimento del suo strato superiore, l'epidermide, e ad un processo infiammatorio che penetra più in profondità nel derma.
La teoria autoimmune dell'origine della psoriasi ha il suo posto, ma l'autoantigene che dovrebbe innescare questo processo non è stato ancora trovato, cioè la i non è stata punteggiata.
Tuttavia, è ovvio: non puoi prendere la psoriasi, puoi semplicemente prenderla.
La psoriasi è ereditaria?
Come nel caso della rosacea, la psoriasi tende ad essere ereditaria. La natura ereditaria della psoriasi è confermata dal fatto che l'incidenza è maggiore nelle famiglie in cui la psoriasi è già stata diagnosticata, inoltre la concentrazione dell'incidenza è maggiore anche nei gemelli rispetto agli altri gruppi;
Ma l’ereditarietà deve essere risvegliata. Questo viene fatto provocando fattori:
- traumi psicologici e condizioni di stress cronico;
- malattia infettiva passata;
- lesioni alla pelle;
- alcuni farmaci;
- cambiamenti ormonali nel corpo;
- allergie (ad esempio agrumi, uova, cioccolato possono aggravare la malattia);
- intossicazione da alcol;
- anche il cambiamento climatico.
Sintomi della psoriasi
I primi sintomi della psoriasi: eruzioni cutanee sotto forma di placche rosa brillante con una superficie traballante. Le placche sono singole, si elevano al di sopra del livello della pelle sana e si localizzano sui gomiti e nelle cavità poplitee.
Molto spesso, le placche psoriasiche compaiono sulla pelle delle ginocchia, dei gomiti, del torace, dell'addome, della schiena e del cuoio capelluto, ma con il progredire della malattia possono comparire in qualsiasi altro punto della pelle più inaspettato.
All'inizio le papule sono piccole - 3-5 mm, il colore è rosa brillante. Gradualmente aumentano di dimensioni e si ricoprono di scaglie argentate, per poi fondersi in formazioni più grandi chiamate placche.
Gli elementi freschi delle papule sono generalmente di colore brillante, anche rosso, mentre quelli "vecchi" sono più sbiaditi. Nella fase iniziale della psoriasi, i bordi della papula non si staccano. Rappresentano un confine iperemico: una corolla di crescita
Il segno distintivo della psoriasi è la triade di Auspitz. Questa triade può essere osservata raschiando la superficie della papula con un oggetto appuntito. Comprende tre fenomeni:
- il fenomeno della macchia di stearina - la stratificazione di un gran numero di scaglie bianco-argentee, che si separano facilmente quando vengono raschiate;
- un sintomo del film psoriasico è una superficie essudata costituita da uno strato spinoso, che si apre dopo aver staccato gli strati inferiori delle placche cornee;
- il fenomeno della "rugiada di sangue" - esposizione dei capillari superficiali sotto forma di piccole macchie di sangue dopo il distacco del film psoriasico
Fasi della psoriasi
L'elemento primario della psoriasiè una singola papula rosa o rossa, ricoperta da un gran numero di scaglie sciolte bianco-argentee.
La psoriasi si sviluppa piuttosto lentamente; l'aumento del numero delle placche e la loro crescita possono essere osservati nell'arco di diversi mesi o anni. In una piccola percentuale di pazienti la malattia può diventare più grave. Di norma, questo è preceduto da un grave stress mentale o da una malattia grave che richiede un trattamento farmacologico massiccio. In questo caso le papule non sono rosa pallido, ma rosso vivo, con evidenti segni di infiammazione, gonfie, che provocano prurito.
Seconda fasela psoriasi è caratterizzata da lesioni più estese. Nel sito del grattamento compaiono nuove papule che formano nuove placche. Come risultato della crescita, le nuove crescite si fondono con quelle esistenti. Le placche colpiscono gli arti simmetrici e formano modelli e linee simili.
Alla terza fasela crescita rallenta, i cambiamenti riguardano principalmente la struttura dell'eruzione cutanea. I confini tra la pelle sana e quella colpita diventano più chiari. Le placche acquisiscono una tinta bluastra e iniziano a staccarsi attivamente. In assenza di terapia, si ispessiscono e talvolta formano nevi papillomatosi (marroni) e escrescenze verrucose (color carne).
C'è un'altra fase -regressione della malattia, in questo momento i sintomi svaniscono. Il peeling scompare, la definizione dei bordi scompare, la pelle si normalizza e ritorna al suo stato originale.
Tipi di psoriasi
- La psoriasi a chiazze è rappresentata da macchie rosa pallido, debolmente infiltrate. Mi ricorda la tossicoderma.
- Psoriasi irritabile - si verifica a causa dell'esposizione della pelle a fattori ambientali aggressivi (luce solare, freddo, caldo) e farmaci irritanti. Il colore della placca diventa più intenso, aumenta di dimensioni, si solleva maggiormente sopra la superficie della pelle e lungo i bordi si forma una cintura sotto forma di rossore.
- Psoriasi seborroica - spesso si sviluppa in pazienti con seborrea. Il quadro clinico è molto simile all'eczema seborroico.
- La psoriasi essudativa è abbastanza comune. Si verifica a causa dell'eccessiva secrezione di fluido infiammatorio - essudato. Impregna grappoli di scaglie, trasformandoli in croste di scaglie.
- La psoriasi delle palme e delle piante dei piedi è rappresentata sia da placche e papule ordinarie, sia da formazioni ipercheratosiche simili a calli e duroni.
- La psoriasi follicolare è piuttosto rara. L'eruzione cutanea è costituita da noduli miliari bianchi con una depressione a forma di imbuto al centro.
- Anche la psoriasi delle mucose è rara. Si verifica sulla mucosa della bocca e della vescica. Appare come aree grigio-bianche con un bordo rosso
A seconda della stagionalità dell'esacerbazione, si distinguono diversi tipi di psoriasi:
- estate: l'esacerbazione si verifica a seguito dell'esposizione della pelle alla luce solare;
- inverno - si verifica a causa del freddo estremo che colpisce la pelle.
Nella psoriasi non stagionale non ci sono periodi di remissione, la malattia si verifica tutto l'anno.
Per area della pelle interessata:
- psoriasi limitata: occupa meno del 20% della pelle del corpo;
- comune - più del 20%;
- generalizzato: è interessata l'intera pelle.
In effetti, esistono diversi sottotipi della malattia e talvolta un paziente sviluppa due o tre forme contemporaneamente. Molto spesso, nell'80-90% dei casi, si sviluppa la psoriasi a placche.
Il 30% dei pazienti soffre di artrite psoriasica, in cui le articolazioni si infiammano insieme a manifestazioni esterne, e il 10% presenta la forma a lacrima della malattia.
Sono noti anche altri sottotipi più rari. Tutti si manifestano con eruzioni cutanee specifiche che possono verificarsi su qualsiasi parte del corpo e prurito, a volte molto doloroso. Ma c'è una buona notizia: secondo le statistiche, nell'80% dei casi la psoriasi si manifesta in forma lieve e le lesioni coprono meno del 3% della superficie corporea.
Forme di psoriasi
- Forma pustolosa della psoriasi. È caratterizzato dalla presenza di placche con squame corticali, impregnate di essudato. Se danneggiate, ad esempio, a causa di graffi o autolesioni nelle pieghe del corpo, le eruzioni cutanee si bagnano. Provocano prurito e bruciore e causano disagio fisico. Questo tipo di malattia viene diagnosticata più spesso nelle persone con eccesso di peso corporeo, ipotiroidismo e diabete.
- Forma pustolosa (generalizzata).. Ha uno schema di sviluppo classico, partendo da una singola vescicola che si sviluppa in placche. Le lesioni sono simmetriche e possono colpire qualsiasi parte del corpo. Il decorso grave di questa forma di psoriasi è caratterizzato dalla comparsa di pustole intraepidermiche. Possono unirsi formando "laghi purulenti". Le pustole non si aprono da sole, poiché sono protette esternamente da una densa crosta bruna.
- Forma artropatica. La forma più grave di psoriasi, in cui i cambiamenti colpiscono prima le piccole articolazioni e poi quelle grandi, compresa la colonna vertebrale. Ciò è espresso dai sintomi del dolore e dalla loro deformazione. Probabilmente fusione articolare, perdita di mobilità. Sullo sfondo di questa forma di psoriasi sorgono altre patologie: anchilosi, osteoporosi, che porta alla disabilità.
Complicazioni
Molte persone sanno che aspetto ha la psoriasi, ma la malattia, oltre alle manifestazioni esterne, presenta una serie di complicazioni. Si manifestano con una diminuzione del funzionamento della pelle, disturbi nella regolazione della temperatura e nell'equilibrio del sale marino. Anche la funzione protettiva contro vari batteri è ridotta.
Ad esempio, la psoriasi alle mani è solo una parte del quadro clinico. Le persone con questa diagnosi spesso soffrono di malattie croniche gastrointestinali e cardiache.
La psoriasi grave è associata ad un aumento del rischio di infarto miocardico, ictus e mortalità cardiovascolare in generale.
Il gruppo di complicanze comprende anche:
- artrite delle articolazioni psoriasiche. Circa il 30% dei pazienti affetti da psoriasi svilupperà nel corso della vita l’artrite psoriasica, caratterizzata da rigidità, dolore e gonfiore delle articolazioni. La malattia può progredire fino al punto di distruzione articolare. L'80-90% dei pazienti presenta lesioni psoriasiche delle unghie e onicolisi.
- eritroderma psoriasico;
- psoriasi pustolosa generalizzata;
- malattie autoimmuni (colite ulcerosa, morbo di Crohn);
- disfunzione erettile negli uomini;
- sindrome metabolica, che significa una combinazione di obesità viscerale, resistenza all’insulina e dislipidemia.
Va inoltre sottolineato che tra le patologie associate alla psoriasi, soprattutto nella forma grave, rientrano la depressione, i disturbi d'ansia, comprese le tendenze suicide.
L'eritroderma psoriasico è leggermente meno comune. Questa condizione si verifica quando la pelle è completamente danneggiata. I pazienti temono prurito e bruciore, desquamazione eccessiva dei tessuti morti e una forte reazione cutanea ai cambiamenti di temperatura.
Il secondo tipo più comune è la psoriasi pustolosa. Questa complicazione è associata all'aggiunta di un'infezione secondaria: stafilococchi e streptococchi. Clinicamente, la psoriasi pustolosa è accompagnata dalla comparsa di pustole, pustole delle dimensioni di chicchi di grano saraceno. Le pustole compaiono in luoghi diversi. Salgono sopra la superficie della pelle, sono caratterizzati da una rapida crescita e dalla tendenza a fondersi. I sintomi esistenti sono accompagnati da febbre alta e segni di grave intossicazione.
Come viene diagnosticata la psoriasi?
La diagnosi e il trattamento della psoriasi vengono effettuati da un dermatologo. Inizialmente, viene effettuato un esame esterno delle aree interessate e viene raccolta un'anamnesi. A volte la malattia è simile ad altre malattie, soprattutto nella prima fase.
Se sono colpite mani e unghie è importante escludere la presenza di infezioni fungine. Dovrebbero essere esclusi anche l'eczema seborroico, la pitiriasi rosea e la sifilide papulare.
Ma voglio dire che nella maggior parte dei casi diagnosticare la psoriasi non è difficile, non richiede nemmeno test, è sufficiente esaminare la pelle.
Trattamento della psoriasi
La psoriasi può essere curata? SÌ!
Usando la tecnica patogenetica, mettiamo perfettamente la pelle in uno stato di remissione, la pelle viene pulita, restaurata e la persona può condurre una vita piena. Il regime di trattamento per la psoriasi viene effettuato utilizzando acidi medicinali sotto l'attivazione di punti. La durata della terapia è diversa per ogni paziente, può richiedere 6 procedure, o forse 10. La terapia di mantenimento è richiesta da 2 a 6 mesi, tutto è individuale.
Avverto sempre i pazienti che il trattamento della psoriasi è di natura lenta, cioè procede lentamente. Ma possiamo fare lunghe pause (circa un mese) tra le procedure.
L’assistenza domiciliare è di grande importanza nel trattamento della psoriasi. I cosmetici fatti in casa sono costituiti per quasi il 99% da ingredienti naturali. Ho trascorso circa due anni a sviluppare formule migliori per poter supportare la pelle con dermatosi complesse a casa.
I regimi di assistenza domiciliare per i pazienti con psoriasi sono selezionati individualmente. Ma ci sono anche regimi medi adatti alla cura della pelle con psoriasi. Dai un'occhiata ai miei social media. reti, lì c’è un oceano di informazioni.
Raccomandazioni per eliminare i sintomi della malattia
Dico sempre ai miei pazienti che un trattamento efficace di qualsiasi malattia è possibile solo con un approccio integrato. Vorrei sottolineare che è di grande importanza prendere le massime precauzioni per ridurre il rischio di esacerbazione della malattia. Come sempre è tutto banale e niente di nuovo, ma lo dico comunque.
Raccomandato:
- evitare lesioni alla pelle;
- evitare l'ipotermia;
- abbandonare le cattive abitudini;
- evitare situazioni stressanti;
- trattare tempestivamente le infezioni e le malattie concomitanti;
- Evitare l'esposizione prolungata alla luce solare diretta.
I pazienti con psoriasi devono prestare particolare attenzione nell'osservare i requisiti di igiene personale.
Se fai la doccia o il bagno, allora:
- utilizzare prodotti senza coloranti e profumi;
- scegli uno shampoo delicato;
- evitare l'uso di spugne ruvide, creme, gel con particelle abrasive;
- Evita il sapone duro, poiché secca troppo la pelle;
- regolare la temperatura dell'acqua per mantenerla calda;
- restare in acqua per non più di 10-15 minuti;
- utilizzare un asciugamano morbido, non strofinare o graffiare la pelle.
Dopo la doccia e il bagno, si consiglia di utilizzare speciali creme idratanti per il corpo. Cerca di pettinare i capelli il meno possibile per non irritare la superficie del cuoio capelluto. Lo stesso vale per l'asciugatura. Se non puoi farne a meno, scegli un flusso caldo o freddo.
Scegli abiti leggeri, realizzati con tessuti naturali e che abbiano una vestibilità ampia in modo da non limitare i movimenti e non sfregare.
In estate non dovresti prendere il sole troppo a lungo. Per proteggere la pelle dai raggi UV, applica creme solari con un fattore SPF elevato come parte della tua corretta routine di cura domiciliare.
Prevenzione della psoriasi
Considerato che la psoriasi è considerata una malattia multifattoriale con una quota di componenti immunopatologiche, genetiche, endocrine, metaboliche ed eventualmente infettive, non esistono regole uniformi per la prevenzione.
Le persone a rischio dovrebbero prestare particolare attenzione alla propria salute:
- chi ha parenti affetti da psoriasi;
- coloro che feriscono frequentemente e costantemente la pelle;
- ha infezioni croniche;
- malattie del sistema nervoso;
- disturbi endocrini.
L'aumento del nervosismo, dello stress, dell'abuso di alcol, dell'ipotermia frequente e delle scottature solari aumentano la probabilità di patologia.
Se il trattamento della psoriasi secondo gli standard dell’OMS (ormoni, fototerapia) non ti ha aiutato, vieni, rimuoviamo questo "pennacchio di neve" dalla tua vita. Dopotutto, senza un trattamento tempestivo e competente, la psoriasi inizia a influenzare negativamente gli organi e i sistemi vitali.


















